हिवताप : (मलेरिया) . उष्णकटिबंधीय प्रदेशांतील प्रोटोझोआ या एककोशिकीय सूक्ष्मजीवामुळे होणारा आणि डासांकडून पसरविला जाणारा हिवताप हा एक महत्त्वाचा रोग आहे. भारतीय वैद्यकात चरक--सुश्रुतांच्या काळापासून आणि पाश्चात्त्यांमध्ये हिपॉक्राटीझच्या काळापासून त्याचा उल्लेख आढळतो. हा रोग खराब हवेमुळे होतो, असा समज इटलीमध्ये होता. त्यामुळे त्याचे माल एअर (खराब हवा) म्हणजेच मालएरिया किंवा मलेरिया असे नाव पाश्चात्त्य वैद्यकात रूढ झाले.
एकोणिसाव्या शतकात ⇨ शार्ल ल्वी आल्फाँस लाव्हरां या फ्रेंच वैद्याने १८८० मध्ये अल्जीरियामध्ये हिवतापाचे सूक्ष्मजीव मानवी रक्तात आढळल्याचे नमूद केले होते. रोमनोस्की या रशियन शास्त्रज्ञाने रक्त-तपासणीसाठी वापरलेल्या अभिरंजन पद्धतीमुळे १८९१ पासून रक्तातील हिवतापाचे जंतू स्पष्टपणे दिसणे सुलभ होऊ लागले. ⇨ हत्तीरोगाच्या प्रसारातील डासांचे महत्त्व लक्षात आल्यानंतर ⇨ सर पॅट्रिक मॅन्सन यांनी १८९४ मध्ये असा सिद्धांत मांडला की, हिवतापाच्या बाबतीतही डास अशीच भूमिका बजावत असावेत. ⇨ सर रॉनल्ड रॉस यांनी १८९७ मध्ये सिकंदराबाद येथे हिवतापाच्या रुग्णांना चावलेल्या डासां-मध्ये प्लास्मोडियमाची पुटी (अंड्यांसारखी स्थिर अवस्था) दाखवूनदिली आणि १८९८ मध्ये जी. बी. ग्रास्सी व त्यांच्या सहकाऱ्यांनी इटली-मध्ये डासांच्या लालाग्रंथींमध्ये या जंतूंची बीजकोशिका (बीजाणुज) ही रोगनिर्माणकारी अवस्था दाखविली, त्यामुळे मॅन्सन यांच्या सिद्धांतास पुष्टी मिळाली.
हिवतापास कारणीभूत अशा प्लास्मोडियम प्रजातींच्या प्रमुख जाती : व्हायव्हॅक्स, ओव्हल व फाल्सिफेरम यांमुळे एक दिवसाआडताप येतो प्ला. मलेरिई या जातीमुळे दर चौथ्या दिवशी म्हणजे ७२ तासांनी ताप येतो. प्ला. नोलेसी हे जंतू मुख्यतः पक्ष्यांमध्ये व चिंपँझींमध्ये हिवताप निर्माण करतात. त्यामुळे ते प्रायोगिक दृष्ट्या महत्त्वाचे आहेत. सर्व प्रकारच्या हिवतापांचा प्रसार ॲनॉफेलीस वर्गीय डासांकडून होतो. त्यामुळे या डासांच्या प्रजननावर नियंत्रण व त्यांच्या दंशापासून संरक्षण हे उपाय हिवतापाच्या निर्मूलनात महत्त्वाचे ठरतात.
प्लास्मोडियमाच्या जीवनचक्रातील बीजाणुज ही अवस्था डासाच्या दंशाच्या वेळी माणसाच्या शरीरात प्रवेश करते. सुमारे एक तासात हे सर्व सूक्ष्मजीव व्यक्तीच्या यकृतात पोहोचतात. तेथे दोन आठवड्यांत त्यांची वाढ होऊन खंडप्रसू ही अवस्था निर्माण होते. त्यानंतर ही बहुकोशिकीय अवस्था रक्तात प्रवेश करून फुटते. त्यामुळे हजारो खंडजीव (अंशकोशिका) मुक्त होऊन सर्व शरीरभर पसरतात. यातील बरेच खंडजीव तांबड्या रक्तकोशिकांमध्ये प्रवेश करून तेथे वाढू लागतात. प्रत्येक खंडजीवाचे रूपांतर खंडप्रसूमध्ये होते. प्लास्मोडियमग्रस्त तांबडी रक्तकोशिका रक्तवाहिनीच्या आतील पृष्ठभागाला (अंतःस्तराला) चिकटून बसते आणि ती फुटून आतील खंडप्रसूमधून निघणारे असंख्य खंडजीव बाहेर पडून अन्य तांबड्या कोशिकांवर आक्रमण करतात. प्रत्येक वेळी कोशिका फुटल्यावर आतील प्रथिनद्रव्ये रक्तभर पसरतात. त्यामुळे दर ४८ किंवा ७२ तासांनी रुग्णाला थंडी वाजू लागते व नंतर ताप येतो.
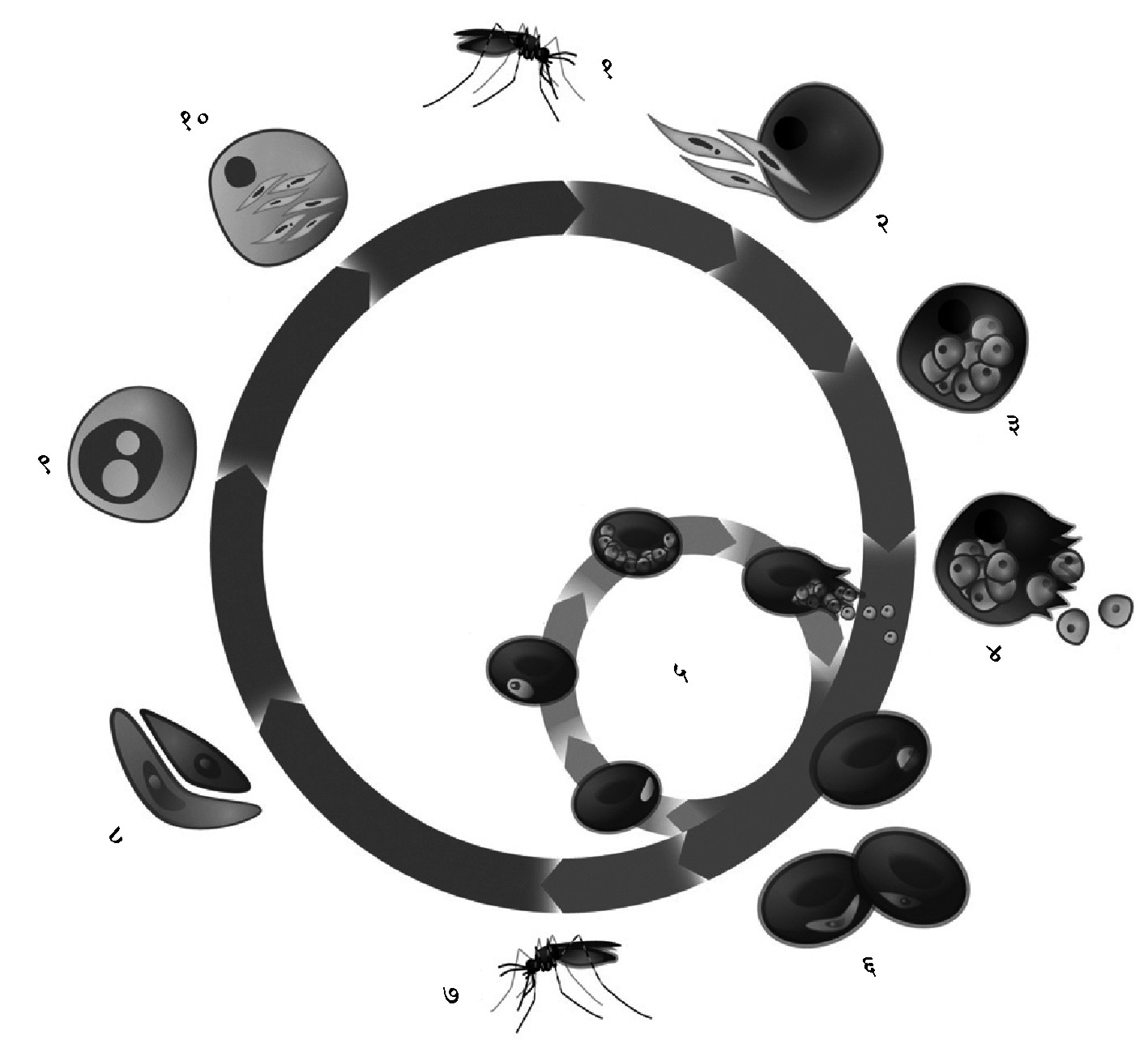 |
काही खंडजीवांचे रूपांतर खंडप्रसूमध्ये न होता युग्मक कोशिका या लैंगिक अवस्थेत होते. ॲनॉफेलीस डासाची मादी जेव्हा रुग्णास दंश करते तेव्हा रुग्णाच्या रक्ताबरोबर ही युग्मके (नर व मादी) तिच्या जठरात प्रवेश करतात. तिथे तांबड्या रक्तकोशिकांतून बाहेर पडलेल्या युग्मकांचे मीलन होऊन त्या फलनातून युग्मनज कोशिका निर्माण होते. जठराच्या भित्तिकेत तिचा विकास पूर्ण होऊन तिच्या विभाजनामुळे अनेक बीजाणुज निर्माण होतात. ते चलनशील असल्यामुळे डासाच्या शरीरात सर्वत्र फिरून लालाग्रंथींमध्ये पोहोचतात. या संपूर्ण प्रक्रियेस १०–१२ दिवस लागतात. त्यानंतर जेव्हा मादी डास निरोगी माणसाला चावते, तेव्हा बीजाणुज त्या माणसाच्या शरीरात प्रवेश करतात व यकृताच्या दिशेने जाऊ लागतात.
लक्षणे : हिवतापामध्ये मुख्यतः ठराविक वेळाने थंडी वाजणे व ती थांबल्यावर ताप येणे, डोके दुखणे, स्नायूंमध्ये वेदना, पुष्कळ घाम येऊन नंतर ताप उतरणे, कोरडा खोकला आणि मळमळणे ही प्रमुख लक्षणे असतात. कधीकधी निरनिराळ्या वेळी तांबड्या रक्तकोशिका फुटल्या- मुळे तापाची नियमितता नष्ट होते. तसेच प्रारंभी ३८°-३९° से. असणारा ताप पुढे ४१°-४२° पर्यंत वाढू शकतो. उलटी होणे, रक्तातून हीमोग्लोबिनाचे उत्सर्जन मूत्रात होणे, अल्परक्तता, प्लीहेची वाढ होऊन ती कठीण होणे, अम्लरक्तता ही चिन्हे आढळू लागतात. फाल्सिफेरम प्रजातीचे परोपजीवी मेंदूच्या रक्तवाहिन्यांमध्ये मोठ्या प्रमाणात वाढून रक्तप्रवाहात अडथळाआणू शकतात. त्यामुळे तापमान ४०° से.च्या पुढे जाणे, तीव्र डोकेदुखी, झापड येणे, शुद्ध हरपणे यांसारखी लक्षणे उद्भवतात व अशा वेळी उपचाराअभावी मृत्यू ओढवू शकतो. कधीकधी उपचार पूर्ण झाल्यानंतरही हे सूक्ष्मजीव रक्तात टिकून राहतात व पुन्हा हिवतापाच्या घटना घडवून आणतात. व्हायव्हॅक्स व ओव्हल जातीचे परोपजीवी यशस्वी उपचारानंतर रक्तात टिकत नाहीत, परंतु त्यांच्या यकृतातील अवस्था पूर्णपणे नष्ट न झाल्यामुळे ताप येण्याच्यासौम्य घटना घडू शकतात. फाल्सिफेरम चा अपवाद वगळता इतर जातींच्या तापावर काही उपचार न केल्यास १०–३० दिवसांत ताप आपोआप थांबतो परंतु वारंवार हे दुखणे पुन्हा उद्भवते. अल्परक्तता आणि वारंवार येणारा ताप यामुळे रुग्णामध्ये अशक्तपणाव निरुत्साह निर्माण होऊन दैनंदिन कामे करण्याची क्षमता कमी होते. गर्भवती स्त्रियांमध्ये ग र्भा श य व अपरा यांच्या रक्तवाहिन्यांमध्ये रोगग्रस्त तांबड्या रक्तकोशिका चिकटून बसल्यामुळे गर्भपात होण्याची शक्यता असते.
औषधे : हिवतापाच्या उपचारासाठी दक्षिण अमेरिकेतील बोलिव्हिया व पेरूया देशांमध्ये सिंकोना वनस्पतीची सालअनेक शतके वापरली जात असे. तिच्या-पासून १८२० मध्ये क्विनीन हे अल्कलॉइडद्रव्य शुद्ध स्वरूपात काढण्यात आले. मुखावाटे, स्नायूत किंवा शिरेवाटे देता येणारे हे औषध प्लास्मोडियम सूक्ष्मजीवांना मारण्यात अत्यंत परिणामकारक असल्याने १९४० पर्यंत मोठ्या प्रमाणात वापरले जात असे. यूरोपीय देशांना आपल्या वसाहतींमध्ये जेव्हा क्विनिनाचा तुटवडा भासू लागला तेव्हा क्विनीन रेणूमधील क्विनोलीन हा भाग वापरून त्यापासून मानवनिर्मित औषधे करण्याचे प्रयत्न सुरू झाले. त्यात यश मिळून क्लोरोक्वीन, कॅमोक्वीन, प्रायमाक्वीन, पामाक्वीन, ॲटोव्हाक्वीन व मेफ्लोक्वीन यांसारखी क्विनिनापेक्षा जास्त प्रभावी आणि कमी हानिकारक औषधे प्राप्त झाली. १९७० मध्ये चीनमधील शास्त्रज्ञांनी आर्टेमिसिया प्रजातीच्या वनस्पतीपासून आर्टेमिसिनीन हे द्रव्य अलग केले. प्राचीन चिनी वैद्यकात जवळजवळ २,००० वर्षे उपयोगात असलेली ही वनस्पती भारतातील दवणा (दमनक, दमन व नागदवणा) या प्रजातीची आहे. त्वरित परिणामकारक आणि विशेषतः फाल्सिफेरम हिवतापावर उपयुक्त अशा याऔषधाची माहिती यूरोपीय वैद्यकाला १९८० मध्ये झाली. त्यानंतर आर्टेमिसिनिनापासून तयार केलेले आर्टेसुनेट, आर्टेमीयर आणि इतर रेणू यांच्या चांगल्या जैवउपलब्धतेमुळे मोठ्या प्रमाणात ते वापरले जाऊ लागले. क्लोरोक्वीनाच्या वापरामुळे त्याच्याविरुद्ध सूक्ष्मजंतूंमध्ये निर्माण झालेली प्रतिकारशक्ती लक्षात घेऊन तसा प्रसंग टाळण्यासाठी जागतिक आरोग्य संघटनेने २००६ मध्ये अशी सूचना केली की, आर्टेमिसिनीन वर्गातील औषधे स्वतंत्रपणे न वापरता नेहमी इतर औषधांबरोबरच द्यावीत. त्यामुळे आता त्यांचा वापर नेहमी संयुक्तपणे होत असतो. तसेच या औषधांची रक्तातील पातळी दीर्घकाळ टिकत नसल्यामुळे त्यांचा प्रतिबंधात्मक उपयोग शक्य नसतो.
हिवतापावरील औषधे पुढील प्रकारे वापरता येतात : (१) प्रति-बंधात्मक : हिवतापग्रस्त भागात जाणाऱ्या प्रवाशांना किंवा साथ असल्यास तेथील निवासी व्यक्तींना क्लोरोक्वीन, मेफ्लोक्वीन, डॉक्सिसायक्लीन किंवा प्रोग्वानील व ॲटोव्हाक्वीनाचे संयुक्त उपचार करतात. प्रवासापूर्वी एकआठवडा साप्ताहिक औषध योजना सुरू करून परत आल्यानंतर एक ते दोन आठवडे चालू ठेवणे इष्ट ठरते. निवासींना औषध योजना कायम-स्वरूपी चालू ठेवणे व्यवहार्य नसल्यामुळे डासांपासून संरक्षणाच्या उपायांवर अधिक भर द्यावा लागतो.
(२) सौम्य स्वरूपाचा, गुंतागुंत नसलेला ताप बरा करण्यासाठी : कॅमोक्वीन किंवा ॲमोडायाक्विनासारखी एकाच मात्रेत प्रभावी औषधे आर्टेसुनेट व अन्य औषधांचे मुखावाटे संयुक्त उपचार क्लोरोक्वीन वइतर अनेक मात्रांमध्ये देण्याची औषधे.
(३) गंभीर स्वरूपाचा ताप, मेंदूचा हिवताप : आर्टेमिसिनीन वर्गातील औषध किंवा क्विनीन शिरेवाटे देणे रक्तातील ग्लुकोज व पोटॅशियमाचे कमी झालेले प्रमाण वाढविणे तापमान कमी करण्यासाठीथंड पाण्याने अंग पुसणे, बर्फाच्या पिशव्या किंवा ताप कमीकरणारी औषधे.
(४) हिवतापाचे समूळ उच्चाटन करण्यासाठी : ताप बरा झाल्या-नंतरही यकृतातील परोपजीवी नष्ट करण्यासाठी पुढील २-३ महिने रक्त तपासणी आणि प्रायमाक्वीनासारख्या औषधांचा वापर करणे. तसेच रक्तातील हीमोग्लोबिनाचे प्रमाण वाढविण्यासाठी लोहयुक्त द्रव्ये व प्रथिनयुक्त आहार सेवन करणे.
या सर्व औषधांच्या निवडीत स्थानिक परोपजीवीचा प्रकार व त्याची औषधांविरुद्ध प्रतिकारशक्ती लक्षात घ्यावी लागते. तसेच औषधे सहन करण्याची क्षमताही व्यक्तीपरत्वे बदलू शकते. त्यामुळे उपचारांचे नियोजन देशकालमानानुसार भिन्न असते. क्विनिनाच्या बाबतीत कडू चव, स्नायूत अंतःक्षेपण दिल्यास ऊतकास इजा होण्याची शक्यता, वारंवार दिल्यास श्रवण शक्तीवर विपरीत परिणाम, हृदयातील आवेग वहनात अडथळे इ. धोके संभवतात. आर्टेमिसिनिनाशी साम्य असलेल्या औषधांना प्रारंभी चांगला प्रतिसाद मिळाला, तरी नंतर हिवतापाचे परोपजीवी प्रतिरोध करण्याची शक्यता असते.
हिवताप नियंत्रण : क्विनिनानंतर गेल्या ७० वर्षांत २५–३० औषधे हिवतापाच्या उपचारासाठी शोधली गेली, तरीही हिवतापाचे निर्मूलन करणे शक्य झाले नाही. जागतिक आरोग्य संघटनेच्या अहवालानुसार २०१० मध्ये जगात सु. २१.६ कोटी रुग्ण या रोगाने पीडित होते. हिवतापाने दररोज सरासरी २,००० रुग्ण मृत्यू पावतात. भारतात हिवताप निर्मूलनाच्या प्रयत्नांमध्ये सु. १६ लक्ष रुग्णसंस्था असून दरवर्षी सु. १,००० रुग्ण मृत्युमुखी पडत असल्याचा अंदाज आहे. फाल्सिफेरम हिवतापाच्या सु. ७५% घटना ओडिशा, पश्चिम बंगाल, छत्तीसगड, मध्य प्रदेश व झारखंड या पाच राज्यांत दिसून येतात. ही सर्व परिस्थिती लक्षात घेतली तर नियंत्रणाच्या कार्यात औषधांखेरीज इतर उपायांचे महत्त्व लक्षात येईल.
उपाय : हिवताप नियंत्रण आणि निर्मूलन या उद्दिष्टासाठी पुढील प्रकारचे उपाय योजिले जातात : (१) जनसमूहांमधील प्लास्मोडियमग्रस्त व्यक्तींचे प्रमाण कमी करणे. यासाठी सर्व ताप आलेल्या रुग्णांची पाहणी व रक्त तपासणी वरचेवर करून वर दिलेल्या औषधांपैकी योग्य त्या प्रकारची औषधयोजना त्वरित केली जाते. तसेच शक्य असल्यास मोठ्या प्रमाणा- वर प्रतिबंधात्मक औषधे निरोगी व्यक्तींनाही देण्याची मोहीम योग्य वेळी राबविली जाते.
(२) हिवतापाचा प्रसार करणारे डास आणि रुग्ण व निरोगी व्यक्ती यांचा संपर्क टाळणे. यासाठी वैयक्तिक पातळीवर मच्छरदाणी, कीटक अपकर्षक द्रव पदार्थ किंवा मलमे, क्रीम तसेच डासांना पळवून लावणाऱ्या धुराच्या उदबत्त्या, औषधी वाफा निर्माण करणाऱ्या वड्या किंवा द्रव यांचा वापर करता येतो. घरातील भिंतींवर कीटकनाशक फवारणे, कीटकनाशकाचा सूक्ष्म थर दिलेल्या मच्छरदाण्या वापरणे आणि खिडक्यांना जाळ्या लावणे हे उपायही करता येतात.
(३) डासांचा नाश करण्यासाठी कीटकनाशके वापरणे यासाठी फार पूर्वीपासून धूप, कडुनिंबाचा पाला यांसारखे उपाय वापरात होते. ⇨ पॉल हेरमान म्यूलर यांनी डीडीटी हे प्रभावी कीटकनाशक १९३९ मध्ये शोधले. त्याचा मोठ्या प्रमाणावर उपयोग १९४५ मध्ये व्हेनेझुएला या देशात झाला आणि १९५५ मध्ये जागतिक आरोग्य संघटनेने त्याचा जगभर पुरस्कार केला. डीडीटी दीर्घकाळ अन्नसाखळीत टिकून राहते. तसेच त्याचे दुष्परिणाम पर्यावरणावर व मानवेतर प्रजातींवर होतात, हे लक्षात आल्यामुळे त्याचा वापर आता मर्यादित झाला असून इतर अनेक कीटकनाशके त्याची जागा घेत आहेत. त्यात बीएचसी (गॅमेक्झीन), मॅलॅथिऑन, डायझिनॉन इ. प्रमुख आहेत. पायरेथ्रम, रोटेनॉन इ. वनस्पतिजन्य द्रव्ये व त्यांच्यापासून तयार केलेली रसायनेही उपयोगी आहेत. कीटकांमध्ये प्रतिकारशक्ती निर्माण होण्याची समस्या सतत पुढे येत असल्याने त्यांचा वापर संयुक्तपणे, आलटून-पालटून करावा लागतो. लसूण, मोहरी व कडुनिंब यांसारख्या औषधी वनस्पतींपासून काढलेली द्रव्येही उपयुक्त ठरतात.
(४) डासांची पैदास कमी करणे : ॲनॉफेलीस डासांची पैदास सर्वसाधारणपणे साठलेल्या व स्थिर पाण्याच्या जलाशयांमध्ये होते. समुद्रसपाटीपासून २,००० मी.पेक्षा कमी उंची, २०?–३०° से. तापमान, ६० प्रतिशतच्या आसपास आर्द्रता आणि भारतातील जुलै-नोव्हेंबरचा काळ हे घटक ॲनॉफेलीस डासांच्या वाढीसाठी पोषक समजले जातात. बागा, कालवे, रस्ते, रेल्वे इत्यादींसाठी केलेली खोदकामे त्यांत पाणी साठल्यावर डासांना अंडी घालण्यास सोयीस्कर ठरतात. अंडी व त्यातून निर्माण होणारे डिंभ वगैरे अवस्था पाण्याच्या पृष्ठभागालगत वाढतात ८–३४ दिवसांचा कालावधी अंड्यांपासून प्रौढ डास निर्माण होण्यासाठी लागतो. ही सर्व परिस्थिती लक्षात घेता पुढील उपाय परिणामकारक ठरतात. पाण्यावर डीझेल, खनिज तेल वा केरोसिनासारख्या तेलाचा वापर करून पातळ असा तवंग निर्माण करणे पॅरिस ग्रीन या आर्सेनिकयुक्त भुकटीचा फवारा मारणे मॅलॅथिऑन, क्लोरपायरिफॉस अथवा तत्सम कीटकनाशक पाण्यावर मारणे गप्पी मासे किंवा तत्सम डिंभभक्षक माशांची पैदास साठलेल्या पाण्यात करणे शक्य असल्यास पाण्याचे लहान साठे (हौद वगैरे) मधूनमधून पूर्ण रिकामे करून कोरडे करणे यांखेरीज जमिनीतील खड्डे वेळच्या वेळी बुजविणे, सांडपाण्याची विल्हेवाट लावणे आणि लोकवस्तीच्या आसपासचा परिसर शक्य तेवढा स्वच्छ ठेवणे हे उपाय वरचेवर मोहिमा आखून राबवावे लागतात. डासांची निर्मितिस्थाना-पासून उडण्याची मर्यादा कधीकधी १०–१२ किमी.पर्यंत असू शकते हे लक्षात घेतले पाहिजे.
प्लास्मोडियम आणि ॲनॉफेलीस या दोन्ही जीवांची वाढती प्रतिकार-शक्ती आणि विकसनशील देशांमधील प्रगतीशी निगडित असणारी पर्यावरणाची वाढती हानी यांमुळे हिवतापाचे नियंत्रण अपेक्षेइतक्या जलद गतीने होऊ शकलेले नाही. त्यामुळे हिवतापावरील लस विकसित करण्याच्या दृष्टीने अधिक संशोधन गेल्या काही वर्षांत होऊ लागले आहे. येत्या काही वर्षांत त्यास यश येईल अशी अपेक्षा आहे. मुख्यतः फाल्सिफेरमहिवतापापासून संरक्षण करणारी लस तयार करण्याच्या दृष्टीने सध्या प्रयत्न चालू असून प्लास्मोडियमाच्या जीवनचक्रातील विशिष्ट अवस्थेस लक्ष्य करून लसनिर्मिती केल्यास ती यशस्वी होईल असे काही तज्ञांचे मत आहे. २०१५–२५ या काळात विविध लशी उपलब्ध होतील, असा अंदाज आहे.
संदर्भ : 1. Farooqui, H. Hussen, M. Zodpey, S. Malaria Control in India, Jeneva, 2012.
2. Malaria Vaccine Initiative ( MVI ), The State of Global Malaria Vaccine Development, 2012.
श्रोत्री, दि. शं.
“