मोती बिंदु : डोळ्यातील भिंगास (काचेस) अपारदर्शकता (प्रकाश प्रतिबंधकत्व) येण्याला ‘मोतीबिंदू’ म्हणतात. प्रकाशकिरणांचे केंद्रीकरण करून त्याद्वारे जालपटलावर पूर्ण प्रतिमा उमटवणे हे भिंगाचे एकमेव कार्य असते [→ डोळा]. वस्तूच्या अंतरानुरूप, तसेच प्रकाशकिरणांच्या समांतरतेप्रमाणे किंवा अपसारितेप्रमाणे भिंगाचा प्रणमनांक [→ प्रकाशकी] बदलता येतो. या बदलाला ‘दृष्टीसमायोजन’ म्हणतात. याकरिता भिंगाचा आकार बदलावा लागतो व ते बहुतांशी त्याच्या बहिर्वक्र पृष्ठभागाच्या आकार-बदलाने साध्य होते.
भिंगाचे भौतिक गुणधर्म वयोमानाप्रमाणे बदलतात. भ्रूणावस्थेत ते जवळजवळ गोलाकार व मऊ असते. प्रौढावस्थेत अग्र पृष्ठभाग पश्च पृष्ठभागापेक्षा कमी बहिर्वक्र होतो आणि गाभा अधिक कठीण बनतो. वार्धक्यात भिंग आकारमानाने वाढते, काहीसे चपटे होते व त्याची पारदर्शकता कमी होते. याशिवाय वाढत्या वयाबरोबर त्याची आकार बदलण्याची क्षमता कमी होते व दूरदृष्टी (जवळचे न दिसता लांबचे पदार्थ उत्तम दिसणे) हा दृष्टिदोष उत्पन्न होतो.
मोतीबिंदूविषयीची माहिती पुढीलप्रमाणे विभागली आहे : (१) वर्गीकरण, (२) विकृतीविज्ञान, (३) लक्षणे, (४) उपचार.
वर्गीकरण : मोतीबिंदूचे सहा प्रमुख वर्ग पाडता येतात : (अ) विकासजन्य, (आ) अपकर्षजन्य, (इ) आघातजन्य, (ई) किरणीयनजन्य, (उ) उपद्रवजन्य आणि (ऊ) सार्वदेहिक विकृतीजन्य व विषबाधाजन्य.
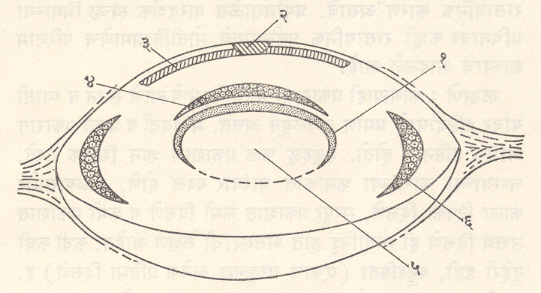
विकासजन्य : भ्रूणावस्थेत पोषणज किंवा शोधजन्य (दाहयुक्त सुजेमुळे) किंवा आनुवंशिकतेमुळे योग्य वाढ न झाल्यामुळे अपारदर्शकता उत्पन्न होते. या प्रकारात सर्व प्रकारच्या जन्मजात मोतीबिंदूचा समावेश होतो व त्यांना निरनिराळी नावे आहेत. गॅलॅक्टोमेह या विकृतीत गॅलॅक्टोज चयाचयाकरिता (शरीरात होणाऱ्या भौतिक व रासायनिक घडामोडींकरिता) आवश्यक असणाऱ्या एंझाइमाची (जीवरासायनिक विक्रिया घडून येण्यास मदत करणाऱ्या प्रथिनाची) जन्मजात न्यूनता असते व त्यामुळे निर्माण होणाऱ्या मोतीबिंदूला ‘गॅलॅक्टोमेहजन्य मोतीबिंदू’ म्हणतात. विकास दोषजन्य प्रकारात ‘मंडलीय मोतीबिंदू’ अधिक प्रमाणात आढळतो व तो दोन्ही डोळ्यांत असतो. आनुवांशिक किंवा पोषणज कारणांमुळे उद्भवणाऱ्या या प्रकारात कधी कधी मुलामध्ये ⇨ मुडदूस ही विकृतीही आढळते. त्सिन मंडल [→ डोळा] या भिंगाशी संबंधित असलेल्या निलंबी बंधावरून ‘मंडलीय’ हे नाव दिले आहे.
अपकर्षजन्य : या प्रकारात वार्धक्यजन्य मोतीबिंदूचे प्रमाण सर्वाधिक आढळते. बहुधा ५० ते ६० वर्षे वयानंतर आढळणारी ही विकृती कधी कधी चाळीशीतही आढळते. ती कधी कधी कौटुंबिक स्वरूपात दिसते व प्रत्येक नव्या पिढीत अधिकाधिक कमी वयात आढळते. विकृती दोन्ही डोळ्यांत असते परंतु एका डोळयात दुसऱ्यापेक्षा बरीच वाढलेली असते. अपारदर्शकता भिंगाच्या बाह्य भागात किंवा केंद्रकाभोवती सुरू झालेला मोतीबिंदू काही महिन्यांत किंवा कधी कधी अनेक वर्षानंतर पक्वावस्थेत जातो. याशिवाय कोणत्याही अवस्थेत तो स्थिर राहू शकतो.
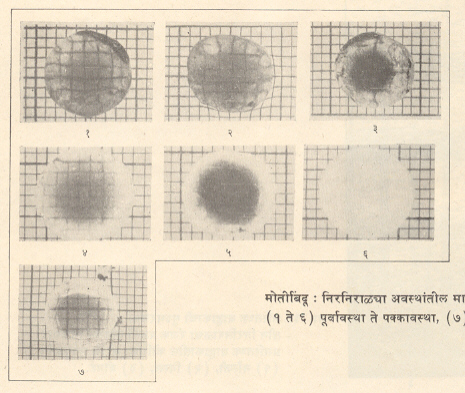
मोतीबिंदू पक्क होईपर्यंत त्यात काही बदल (अवस्था) होतात :
(१) पूर्वावस्था : बाह्यभागाच्या परिधीय रेषांच्या स्वरूपात सुरुवात होते. या रेषा परिधीय भागाकडे रुंद व मध्यभागाकडे निमुळत्या होत जातात. या अवस्थेत पुष्कळ वेळा मोतीबिंदू स्थिर राहतो व द्दष्टिदोष फारसा जाणवत नाही.

(२) फुगोटी अवस्था : भिंगात अधिक द्रव शोषण होऊन ते फुगते व त्यामुळे कनीनिका (मध्यभागी छिद्र असलेले रंगद्रव्ययुक्त वर्तुळाकार पटल) पुढे ढककली जाऊन पूर्वागाराची (कनीनिका आणि स्वच्छ मंडल-बुबुळाच्या पुढच्या पारदर्शक भाग-यांमधील पोकळीची) खोली कमी होते.
(३) पक्वावस्था : भिंगातील द्रव्य कमी होतो व ते संकोचते. पूर्वागार पूर्ववत होतो. कधी कधी संपूर्ण भिंगाचा कठीण काळपट करडा गोळा बनतो. याला ‘काळा मोतीबिंदू’ म्हणतात. या अवस्थेत संपुट व भिंग सहज अलग करता येतात व म्हणून मोतीबिंदू पिकला असे म्हणतात. शस्त्रक्रियेद्वारे संपुर्ण संपुटबाह्य निष्कर्षण (काढून टाकण्याची क्रिया) या अवस्थेत सहज शक्य असते.
(४) अतिपक्वावस्था : वरील अवस्थेनंतरही मोतीबिंदू तसाच राहिल्यास त्याच्या पृष्ठभागावर बदल होतात. द्रव्यनाश होत राहून तो अधिक संकोचित व चापट बनतो. याला ‘संकोचित मोतीबिंदू’ म्हणतात. कधी कधी भिंगाचा आतील भाग मऊ, द्रवीय व दुधाळ बनून केंद्रक (भिंगाचा अधिक टणक मध्यवर्ती भाग) तळाशी बसतो. याला जे. बी.मोर्गान्ये या इटालियन विकृतिवैज्ञानिकांच्या नावावरून ‘मोर्गान्ये मोतीबिंदू’ म्हणतात. या अवस्थेत स्थानीय उपद्रव्यांचा अधिक धोका असल्यामुळे ती शस्त्रक्रियेस अयोग्य समजली जाते. मानवी भिंगातील निरनिराळ्या अवस्थांतील मोतीबिंदू चित्रपत्र क्र. ५८ मध्ये दाखविले आहेत.
आघातजन्य : भिंगाच्या संपुटावरील भेदक आघात किंवा नेत्रगोलाची ठेचाळणारी जखम मोतीबिंदूस कारणीभूत होते. आघातानंतर काही तासांतच भिंग शोषणाने गढूळ बनते व फुगते. संपुटातील छिद्रातून भिंग गाभा बाहेर डोकावतो किंवा पूर्वागारात पडतो. हळूहळू संपूर्ण भिंग अपारदर्शक बनते. कधी कधी भिंगाचा हा भाग पूर्णपणे अभिशोषिला जातो. परंतु पुष्कळ वेळा अपारदर्शकतेमुळे शस्त्रक्रिया करावी लागते. ठेचाळणाऱ्या इजेमुळे उत्पन्न होणाऱ्या मोतीबिंदूला ‘संक्षोभ मोतीबिंदू’ म्हणतात.
किरणीयनजन्य : क्ष-किरण किंवा रेडियम यांच्या मोठ्या व वारंवार झालेल्या उद्भासनामुळे मोतीबिंदू होतो. फुंकून काच तयार करणारा कामगार, लोखंडाच्या भट्टीजवळ काम करणारा वगैरे अनेक तास भट्टीसमोर काम करावे लागणाऱ्यांमध्ये जंबुपार (दृश्य वर्णपटातील जांभळया रंगपलीकडील अदृश्य) किरणांमुळे मोतीबिंदू तयार होतो. तडित् आघात किंवा अति दाबाचा विद्युत् आघात कधी कधी अतिजलद वृद्धिंगत होणाऱ्या मोतीबिंदूस कारणीभूत असतात. हे सर्व प्रकार मूळ आघातजन्य प्रकारात मोडतात.
उपद्रवजन्य :डोळ्याच्या काही रोगांमध्ये उपद्रवजन्य मोतीबिंदू तयार होऊ शकतो. कनीनिका-लोमशशोथ, वर्णपटलशोथ, स्वच्छमंडलावरील व्रण, जालपटल वियुक्ती इ. रोगांत [→ नेत्रवैद्यक] अशा प्रकारचा मोतीबिंदू तयार होतो. अपारदर्शकता बहुधा भिंगाच्या पश्च भागात सुरू होते. केंद्रीय प्रकाशकिरण तपासणीत (तिर्यक् प्रकाशन तपासणीत) ती तारकाकृती व भिंगात खोल असल्याचे दिसते. मोतीबिंदूचा हा प्रकार शस्त्रक्रियेस बहुधा अयोग्य असतो व त्याचे फलानुमानही समाधाकारक नसते.
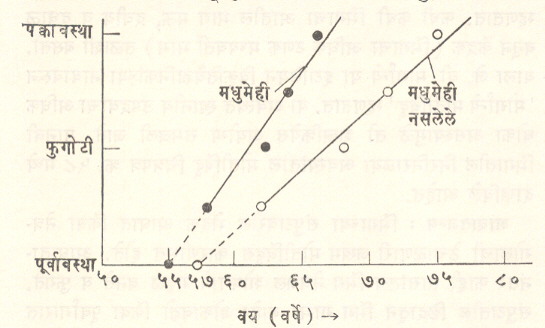
सार्वदेहिक विकृतिजन्य व विषबाधाजन्य : बहुतकरून तरुणवयीन मधुमेह रुग्णात उत्पन्न होणारी मोतीबिंदू ही विकृती या प्रकाराचे सर्वात्तम उदाहरण होय. बहुधा दोन्ही डोळ्यांतील, जलद वाढणारी आणि त्वरित शस्त्रक्रियोपचाराची आवश्यकता असणारी ही विकृती रक्तातील ग्लुकोजाचे प्रमाण अती वाढल्यामुळे (अतिग्लुकोजरक्ततेमुळे) उत्पन्न होते. ग्लुकोजाच्या ⇨ क्षपणाने तयार होणारा सॉर्बिटॉल हा पदार्थ साचल्यामुळे भिंगात अपारदर्शकता येत असावी. कधी कधी अल्पकाळ टिकणारी व द्दष्टिमांद्य वाढलेली ही विकृती रक्तातील ग्लुकोजाचे प्रमाण नियंत्रित होताच पूर्णपणे नाहीशी होते. मधुमेह वार्धक्यजन्य मोतीबिंदूच्या उत्पादनास मदत करीत असल्यामुळे मधुमेहीत मोतीबिंदू काही वर्षे अगोदरच तयार होतो. एका पाहणीत निरोगी व्यक्तीत सर्वसाधारण वय ६१ ते ७५ असल्यावेळी मोतीबिंदू आढळले होते. हीच वयोमर्यादा मधुमेही रुग्णात ५८ ते ६६ आढळली होती.
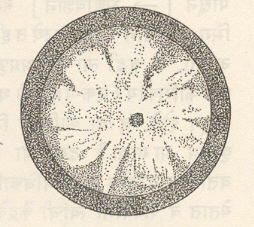
⇨ अवटू ग्रंथीवरील शस्त्रक्रियेच्या वेळी ⇨ परावटू ग्रंथीही काढून टाकल्या गेल्यास मोतीबिंदू होण्याच्या संभव असतो. ब्रुना स्टीनर्ट या जर्मन वैद्यांच्या नावावरून ओळखण्यात येणाऱ्या ‘स्टीनर्ट रोग’ या आनुवंशिक रोगात स्नायूंचा अपकर्ष हे प्रमुख असून मोतीबिंदू उद्भवण्याचे प्रमाण मोठे असते. एस्. ए. के. विल्सन यांच्या नावाने ओळखण्यात येणाऱ्या ‘विल्सन रोग’ या तांब्याच्या चयापचयासंबंधी आनुवंशिक विकृतीत भिंग संपुटावर होणाऱ्या कॉपर कार्बोनेटाच्या संचयामुळे उत्पन्न होणाऱ्या मोतीबिंदू त्याच्या वैशिष्ट्यपूर्ण रचनेमुळे ‘सूर्यफूल मोतीबिंदू’ म्हणून ओळखला जातो.
मेदवृद्धी कमी करण्याकरिता वापरण्यात येणाऱ्या डायनायट्रोफिनॉल नावाच्या औषधाच्या विषारी परिणामामुळे जलद पक्व होणारे मोतीबिंदू उत्पन्न होत असल्याचे आढळले आहे.
विकृतिविज्ञान :भ्रूणावस्थेतील बाह्यस्तरापासून [→ भ्रूणविज्ञान] बनणारे डोळ्याचे भिंग हा भाग प्रौढावस्थेतही वृद्धिंगत होत असतो. ही वृद्धी त्याच्या अग्रपृष्ठावर असलेल्या एक कोशिकीय (एक-पेशीय) थरातील कोशिकांपासून होते. जुन्या कोशिका भिंगाच्या विषुववृत्तीय भागाकडे ढकलल्या जातात व मध्यवर्ती गाभ्यातील तंतू अधिकाधिक दाबाखाली येतात व परिणामी त्यांची केंद्रके (कोशिकातील कार्याचे नियमन करणारे गोलसर जटिल पुंज) नाहीशी होतात. भिंगाच्या गाभा बहुतांशी ग्लुकोज चयापचयास उपयुक्त एंझाइमांनी व्यापलेला असतो. भिंगातील घन पदार्थाचे वजन एकूण वजनाच्या ३५% असते व ते बहुतांशी प्रथिनांचे असते.
मोतीबिंदूच्या सुरुवातीचा बदल म्हणजे तंतूंच्या दरम्यान जागजागी द्रव गोळा होऊ लागणे हा होय. हे द्रव-गोळे गोलाकार असतात व त्यांना ‘मोर्गान्ये गोळ्या’ म्हणतात. तंतु फुगतात व त्याचे अपघटन (रेणूचे तुकडे होण्याची क्रिया) होऊन त्याज्य पदार्थ तयार होतात. कधी कधी संपूर्ण बाह्य भागाचा गाभाच द्रव बनतो परंतु भिंगाच्या केंद्रकावर परिणाम होत नाही (मोर्गान्य मोतीबिंदू).
भिंगातील प्रथिनांबद्दल बरेच संशोधन चालू आहे. या प्रथिनांमध्ये वयोपरत्वे बदल होत असावेत. वार्धक्यजन्य मोतीबिंदूमध्ये निष्प्रकृतिकृत (मूळ गुणधर्म बदललेली) प्रथिने जमा झाल्याचे आढळले आहे. अंड्यातील पांढरा बलक शिजवताच त्याचा पांढरा गोळा बनतो. त्याप्रमाणेच डोळ्यातील ‘अल्ब्युमिनॉइड’ नावाच्या प्रथिनाचा गोळा बनत असावा. मात्र या बदलास उष्णता कारणीभूत न होता रासायनिक कारण असावे. प्रयोगशाळेत पारदर्शक स्वच्छ भिंगाच्या प्रथिनावर काही रासायनिक प्रयोगांमध्ये मोतीबिंदूप्रमाणेच परिणाम झाल्याचे आढळले आहे.
लक्षणे :कोणत्याही प्रकारच्या मोतीबिंदूमध्ये त्याचे स्थान व व्याप्ती यांवर दृष्टिदोषाचे प्रमाण अवलबूंन असते. मध्यवर्ती व प्रस्तृत प्रकारात अधिक दृष्टिनाश होतो. हळूहळू फक्त प्रकाशाचे ज्ञान शिल्लक उरते. चष्माच्या काचांच्या क्रमांकात वारंवार बदल होणे, डोळ्यासमोर काळा ठिपका दिसणे, भरपूर प्रकाशात कमी दिसणे व कमी प्रकाशात उत्तम दिसणे ही मोतीबिंदू होत असल्याची लक्षणे आहेत. कधी कधी दुहेरी दृष्टी, बहुदृष्टिता (एकाच वस्तूच्या अनेक प्रतिमा दिसणे) इ. लक्षणे उद्भवतात. शोथजन्य लक्षणांचा अभाव असतो.
उपचार :प्राचीन काळापासून मोतीबिंदूवरील प्रमुख किंबहुना एकमेव उपचार म्हणजे शस्त्रक्रियेने अपारदर्शी भिंग काढून टाकून जालपटलाकडे जाणाऱ्या प्रकाशकिरणांचा मार्ग मोकळा करणे हाच होता. सुश्रुत (इ. स. सु. पहिले शतक) आणि वाग्भट (इ. स. सु. सातवे शतक) यांच्या ग्रंथांतून मोतीबिंदूवरील शस्त्रक्रियेचे वर्णन दिलेले आढळते. या शस्त्रक्रियेत निकामी अपारदर्शी भिंग (मोतीबिंदू) त्यामागे असलेल्या सांद्रजलपिंडात (जेलीसारख्या द्रव असलेल्या भागात) ढकलले जाई. ही ‘पश्च-विस्थापन शस्त्रक्रिया’ (कौचिंग) अठराव्या शतकापर्यंत वापरात होती.
आज मोतीबिंदूवरील शस्त्रक्रियेचे तीन प्रकार वापरात आहेत : (अ) संपुटांतर्गत शस्त्रक्रिया, (ब) संपुटबाह्य शस्त्रक्रिया आणि (इ) भिंग खंडन किंवा भिंग पायसीकरण.

संपुटांतर्गत शस्त्रक्रिया : या शस्त्रक्रियेत मोतीबिंदू संपूटासहित काढला जातो. ही शस्त्रक्रिया भारतातील इंडियन मेडिकल सर्व्हिसमधील ले. कर्नल हेन्री स्मिथ यांनी १९०० च्या सुमारास प्रथम उपयोगात आणली. जगातील अनेक नेत्रविशारद त्यांच्याकडे ही शस्त्रक्रिया शिकावयास येत. विशेष म्हणजे ते या विद्यार्थ्यांकडून स्वतःच्या प्रत्यक्ष देखरेखीखाली ही शस्त्रक्रिया करवून घेत. १९१० पर्यंत त्यांनी जवळजवळ २०,००० शस्त्रक्रिया केल्या होत्या.
सर्वसाधारणपणे शस्त्रक्रिया क्रम पुढीलप्रमाणे असतो. रुग्णास सार्वदेहिक वा स्थानिक भूल दिल्यानंतर : (१) स्वच्छमंडलावर किंवा श्वेतमंडल (नेत्रगोलाचा सर्वांत बाहेरचा संरक्षण थर) व स्वच्छमंडल यांच्या संधीवर १२ ते १४ मिमी. लांबीचा छेद घेतात व शिवण धागे बसवतात. (२) कनीनिकेवर अल्पसा छेद घेतात. (३) छेदामधून संपुटासहित भिंग काढतात. (४) छेद आणखी काही धागे वापरून शिवतात. (५) सूक्ष्मजंतू संसर्गप्रतिरोधक औषधे वापरतात. (६) डोळ्यावर पट्टी बांधतात.
संबंध जगभर ही शस्त्रक्रिया अधिक प्रमाणात वापरात आहे. कारण ती पुष्कळशी उपद्रवरहित आहे.
संपुटबाह्य शस्त्रक्रिया :ही वरीलप्रमाणेच असते. फरक एवढाच की, संपुटाच्या अग्रभागात छेद घेऊन त्यामधून भिंग काढून घेतात आणि संपुटाचा पश्च भाग तसाच ठेवतात. काही रुग्णांमध्ये संपुटांतर्गत शस्त्रक्रियेनंतर जखम लवकर बरी न घेणे, जालपटल वियुक्ती किंवा शोथ यांसारख्या उपद्रवांचा अधिक धोका वाटल्यास संपुटबाह्य शस्त्रक्रियाच योग्य असते.
भिंग खंडन किंवा पायसीकरण : भिंगाचे अगदी लहान लहान तुकडे किंवा पायसीकरण (भिंगातील द्रव व घन पदार्थांचे एकजीव मिश्रण करण्याची क्रिया) करणारी अनेक साधने उपलब्ध आहेत. उदा., श्राव्यातीत ध्वनीतरंगांचा [→ श्राव्यातीत ध्वनिकी] उपयोग करून भिंगाचे पायसीकरण करतात. खंडन पायसीकरणानंतर एका छोट्या पोकळ नळीद्वारे (सुचीद्वारे) भिंग सहज शोषून घेता येते. ही शस्त्रक्रियेची उपकरणे खर्चिक व अवजड असतात, तसेच ती हाताळण्याकरिता खास तंत्रज्ञांची गरज असते. या कारणांमुळे ती फारशी उपयोगात नाहीत. याशिवाय शस्त्रक्रियेनंतर उरलेल्या संपुटावर घड्या पडून त्याची आवश्यक असलेली पारदर्शकता नाहीशी होते. परिणामी पुन्हा शस्त्रक्रिया करून तो भागही काढून टाकावा लागतो.
शीत-शल्य चिकित्सा उपचारात विशिष्ट उपकरणांद्वारे भिंगाची अतिथंड व बर्फासारखी गोळी तयार करून ती बाहेर खेचून घेतात. ‘शीतनिष्कर्षण’ या नावाने ओळखण्यात येणारी ही शस्त्रक्रिया करण्याकरिता ‘क्रायोड’ किंवा ‘क्रायोस्टायलेट’ नावाचे उपकरण वापरतात.
शस्त्रक्रियापूर्व व शस्त्रक्रियेनंतर घ्यावयाची काळजी : शस्त्रक्रियेपूर्वी रुग्णाची संपूर्ण शारिरीक तपासणी आवश्यक असते. दोष आढळल्यास त्यांवर इलाज करून ते शक्य तेवढे आटोक्यात ठेवणे जरूर असते. मधुमेहाची शंका असल्यास तत्संबंधी सर्व प्रयोगशालेय तपासण्या करून ग्लुकोजरक्तता आटोक्यात ठेवणे अत्यावश्यक आहे. याशिवाय तपासणीत पापण्या, अश्रुमार्ग तपासणे जरूर असते. डोळ्यांच्या शस्त्रक्रियेपूर्वी ३६ तास अगोदर नेत्रश्लेष्मस्राव सूक्ष्मजंतु-संवर्धनाकरिता घेऊन त्यात न्यूमोकोकाय, स्टॉफिलोकोकाय, स्ट्रेप्टोकोकाय यांसारखे सूक्ष्मजंतू नसल्याची खात्री करून घेणे, शस्त्रक्रियेनंतरच्या उपद्रवावरील प्रतिबंधास मदत करणारे असते. सूक्ष्सजंतू आढळल्यास त्यांचा संसर्ग नाहीसा होईपर्यंत शस्त्रक्रिया टाळावी.
शस्त्रक्रियेनंतर उत्तम परिचर्येची जरूरी असते. पहिले काही तास सर्व अनावश्यक हालचाली टाळून डोके जेवढे स्थिर ठेवता येईल तेवढे ठेवणे हितावह असते. कुशीवर न वळणे, जवळच्या किंवा अंथरुणातील वस्तू न हाताळणे, दातांची कवळी घालणे वा काढणे इत्यादींकडे रुग्णाच्या जवळ बसणाऱ्यांनी लक्ष द्यावयास हवे. चावण्यास कठीण पदार्थ (उदा., खारीक, सुपारी, रेवडी) देऊ नयेत. त्यामुळे जबड्यावर व पर्यायाने डोळ्यावर ताण पडण्याची शक्यता असते. रुग्णाच्या खोलीत शांतता असावी कारण एकाएकी होणाऱ्या मोठ्या आवाजानेही डोळा पिळवटू शकतो. डोळ्यावरील पट्टी सोडताना व बांधताना, तसेच औषधांचे थेंब घालताना काळजी घ्यावयास हवी. स्त्रीरुग्णाची वेणीफेणी करताना हिसका बसणार नाही, अशी काळजी घ्यावी. आहार हलका असावा व अन्न भरवताना किंवा स्वसेवन करताना ठसका न लागेल, अशी काळजी घ्यावी.
तिसऱ्या दिवसापासून शस्त्रक्रिया न केलेला डोळा उघडा ठेवून रुग्णास थोडा थोडा वेळ अंथरुणातच बसू देतात. चौथ्या-पाचव्या दिवसापासून आरामखुर्चीत बसू देऊन वेळ हळूहळू वाढवावी. दहाव्या दिवसानंतर काळा चष्मा वापरावा.
शस्त्रक्रियेनंतर सामान्यतः एक महिन्याने आणि कोणतेही प्रक्षोभाचे लक्षण (लाली वगैरे) नसल्यास भिंगहीनतेकरिता आणि दृष्टीदोष सुधारण्याकरीता ⇨ चष्मा, स्पर्श-भिंग किंवा अंतर्नेत्रीय भिंग वापरावे लागते. योग्य भिंगामुळे प्रतिमा जालपटावर पडते. बहुधा १० डायॉप्टर भिंग वापरावे लागते. नेत्रगोल मोठ्या आकारमानाचा असल्यास म्हणजे भिगापासून जलपटलाचा भाग प्राकृतिक (सर्वसाधाण) डोळ्यापेक्षा अधिक अंतरावर असल्यास कमी शक्तीचे भिंग आणि नेत्रगोल लहान असल्यास जादा शक्तीचे भिग वापरावे लागते. याशिवाय ऱ्हस्वदृष्टी सुधारण्याकरीता द्विकेंद्री भिग वापरावे लागल्यास तेही ज्यादा शक्तीचे असावे लागते. दोन्ही डोळ्याच्या भिंगहीनतेवर चष्मा हे सर्वोत्तम साधन आहे.
हल्ली तीन प्रकारची स्पर्श-भिंगे उपलब्ध आहेत : (१) कठीण, (२) मऊ आणि (३) अधिक दिवस वापरता येणारी. यांपैकी पहिल्या व दुसऱ्या प्रकारची भिंगे रोज रात्री झोपतेवेळी काढून ठेवावी लागतात. तिसऱ्या प्रकारचे भिंग चार आठवड्यापर्यत न काढता ठेवता येते. ही भिंगे एकाच डोळ्यावरील शस्त्रक्रियेनंतर व दुसऱ्या डोळ्यातील प्रतिमा प्राकृतिक भिंग असलेल्या डोळ्यातील प्रतिमेपेक्षा जवळजवळ ६% मोठी असली, तरी काही रुग्णांमध्ये मेंदूकडून दोन्ही प्रतिमांचे एकत्रीकरण होते. पुष्कळ रुग्णांमध्ये दोन्हीपैकी जी अधिक स्वच्छ व नैसर्गिक असेल तिचेच मेंदू अर्थबोधन करतो त्यातही मेंदू बहुधा प्राकृतिक भिंगाची प्रतिमाच पसंत करतो.

अंतर्नेत्रीय भिग बहुधा शस्त्रक्रियेच्या वेळीच वापरतात. पॉलिमराइज्ड मिथिल मेथॅक्रिलेट या प्लॅस्टीकापासून बनविलेले हे भिंग कनीनिकेच्या पुढे पूर्वागारात, पश्चागारात अथवा तिच्याच पातळीवर बसविता येते.
अंतर्नेत्रीय भिंग एकनेत्रीय भिंगहीनतेकरिता उत्तम असतात. मात्र दीर्घकालीन वापरानंतर उत्पन्न होणाऱ्या दृष्टिदोषावर उपचारार्थ पुन्हा शस्त्रक्रियेचा अवलंब करावा लागतो. कधी कधी काही वर्षांनंतर स्वच्छमंडळ धुरकटून अपारदर्शी बनते. सर्वांत मोठा उपद्रव म्हणजे शोथजन्य जालपटल शोफ (द्रव्यसंचय) हा होय. या कारणामुळे या भिंगांचा दीर्घकालीन उपयोग अजूनही अनिश्चित आहे.
मोतीबिंदूवरील औषधी उपचाराकरिता संशोधन चालू आहे. मानवी भिंगातील प्रथिनांचे निष्प्रकृतीभवन आणि ॲमिनो आम्लांची अन्योन्य जुळणी जसजशी जुनी होते म्हणजेच मोतीबिंदू जसा अधिक जुना होतो तसा त्याचा रंग पिवळा किंवा करडा बनतो. असाच प्रयोग प्रयोगशाळेत ही यशस्वी झाला आहे. अन्योन्य जुळणीस प्रतिबंध करणारी काही औषधे प्रयोगशाळेत यशस्वी ठरली आहेत. यांपैकी ॲस्पिरिनाचे अनुजात (त्यापासून बनलेले संयुग), सॅलिसिलेट संधिवाताभ संधिशोथ आणि अस्थिसंधिशोथ या बहुतकरून वृद्धावस्थेत उद्भवणाऱ्या रोगांकरिता मोठ्या मात्रेत आणि बरीच वर्षे घेतले जाते. अशा वृद्धांमध्ये मोतीबिंदू उशीरा तयार होतो किंवा त्यास प्रतिबंध होतो, असे आढळले आहे. सॅलिसिलेट मोठ्या मात्रेत सेवन केल्यामुळे ते भिंगामध्ये अवशोषिले जाऊन अन्योन्य जुळणीस प्रतिबंध होत असावा. इतर औषधांसंबंधी असेच संशोधन चालू आहे.
प्रतिबंधात्मक उपाय : वर प्रतिबंधासंबंधी उल्लेख आला आहे. ॲस्पिरीन मानवी रुग्णांत उपयुक्त ठरले आहे. ६० ते ८५ वयोगटातील मधुमेही रुग्णांना ॲस्पिरीन दररोज मोठ्या मात्रेत दिल्यानंतर व त्याच काळात ज्यांना अजिबात ॲस्पिरीन दिले नव्हते अशांच्या तपासणीत, ॲस्पिरीन घेणाऱ्यात फक्त २०% तर न घेणाऱ्यांत ७८% मोतीबिंदूचे प्रमाण आढळले होते.
मोतीबिंदूची सुरुवात टाळणे वा पुढे ढकलणे शक्य आहे. पौष्टिक, प्रथिनयुक्त व जीवनसत्त्वांचा समावेश असलेला आहार (यामध्ये दूध, पपई, आंबा, गाजर, पालक, अंडी, मासे यांचा विशेष समावेश असावा), क्ष-किरण, धूळ, धातूचे कण इत्यादींपासून बचाव वगैरे गोष्टी मोतीबिंदू टाळण्यास मदत करतात. मधुमेह, उपदंश यांसारख्या रोगांवर वेळेवर योग्य उपचार करणे उपयुक्त असते.
शस्त्रक्रियेनंतर उद्भवणारे संभाव्य उपद्रव : (१) कनीनिका स्खलन : मोतीबिंदूवरील कोणत्याही प्रकारच्या शस्त्रक्रियेनंतर काही तासांनंतर किंवा पहिल्या तीन दिवसांत, कधीकधी थोड्या कालावधीनंतर कनीनिका स्खलन (शस्त्रक्रियेच्या जखमेतून कनीनिका किंवा तिचा भाग बाहेर पडणे) होण्याचा संभव असतो. बहुधा डोळ्यात तीव्र वेदना उत्पन्न होतात व त्या या उपद्रवाचे लक्षण असतात. त्वरित योग्य उपचार करावे लागतात.
(२) रक्तस्त्राव : नव्या रक्तवाहिन्यांत पूर्वागारात रक्तस्त्राव होण्याचा संभव असतो. शस्त्रक्रियेनंतर साधारणपणे १२० तासांनंतर या उपद्रवाचा संभव असल्यामुळे रुग्णाने पहिले सहा-सात दिवस अगदी स्वस्थ पडून राहणे जरूर असते. पुष्कळ वेळा पूर्वागारातील रक्तसंचय पूर्णपणे अवशोषिला जातो परंतु कधीकधी अंशतः रक्तक्लथनामुळे (रक्त साखळण्यामुळे) संपुट जाड बनून दृष्टिदोष निर्माण होतो.
(३) पश्चात मोतीबिंदू : शस्त्रक्रियेनंतर संपुटाचा पश्च भाग अपारदर्शक बनतो. याला ‘पश्चात मोतीबिंदू’ म्हणतात. कधी कधी संपुटाच्या अग्र व पश्च भागांच्या दरम्यान क्लथित रक्त वा मूळ भिंगाचे तुकडे गोळा होतात. याला ‘दुय्यम मोतीबिंदू’ म्हणतात. या उपद्रवाकरिता पुन्हा शस्त्रक्रिया करावीच लागते व प्रकाशकिरणांना मार्ग मोकळा करून द्यावा लागतो. या शस्त्रक्रियेला ‘पश्चात मोतीबिंदू विपाटन’ म्हणतात.
आंतरराष्ट्रीय कीर्तीचे, भारतीय नेत्रविशारद मुरुगप्पा चन्नवीरप्पा मोदी (१९१६– ) यांचे मोतीबिंदूबाबातचे कार्य मोठे उल्लेखनीय आहे. त्यांनी भारतातील सर्व राज्यांत नेत्र शिबिरे भरवून १९८४ सालापर्यंत ५० लाखापेक्षा जास्त नेत्र शस्त्रक्रिया केलेल्या होत्या. त्यांपैकी बहुतांश शस्त्रक्रिया मोतीबिंदूवरील असून एका दिवसात मोतीबिंदूच्या ८३३ शस्त्रक्रिया करण्याचा विक्रम त्यांनी केलेला आहे. या त्यांच्या निस्वार्थी कार्याच्या गौरवार्थ त्यांना भारत सरकारने पद्मश्री (१९५६) व पद्मभूषण (१९६८) हे सन्मान दिलेले असून राष्ट्रपतींचे मानद नेत्रशल्यचिकित्सक म्हणून त्यांची नेमणूक झालेली आहे. यांखेरीज त्यांना परदेशांतून अनेक मानसन्मान मिळालेले आहेत. मोदी यांनी कर्नाटकातील दावणगेरे येथे सार्वजनिक प्रतिष्ठान स्थापिले असून त्याच्या विद्यमाने तेथे धर्मार्थ नेत्र रुग्णालय चालविले जाते.
पहा : डोळा नेत्रवैद्यक.
संदर्भ : 1. Bernstein, E. Ed. Medical and Health annual, Chicago, 1984.
2. Garland, P. Opthalmic Nursing, London, 1966.
3. Lerman, S. Basic Opthalmology, New York, 1966.
4. Lyle, T. K. Cross, A. G. May and Worth’s Manual of Diseases of the Eye, London, 1959.
5. Samuels, B. Fuchs, A. Clinical Pathology of the Eye, New York, 1952.
भालेराव, य. त्र्यं.

“